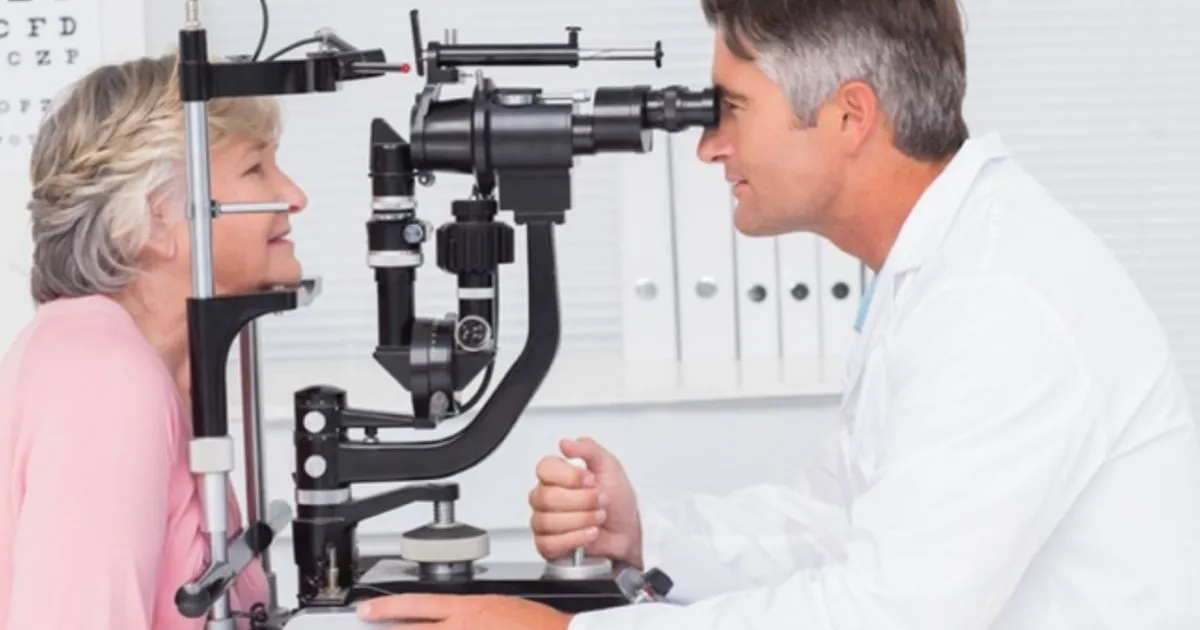
El PAMI quedó en el centro de una fuerte polémica tras la detección de una presunta red de fraude vinculada a prestaciones oftalmológicas y ópticas, con maniobras que se repiten en distintos puntos del país.
Según auditorías internas basadas en cruces de datos del sistema de Órdenes Médicas Electrónicas (OME), se identificaron prácticas sistemáticas como sobrefacturación, prestaciones inexistentes, circuitos cerrados con conflictos de interés y cobros indebidos a afiliados, lo que descarta que se trate de hechos aislados.
Uno de los mecanismos más extendidos fue la sobrefacturación de anteojos: se recetaban lentes de baja graduación pero se facturaban módulos de mayor costo, con diferencias que podían quintuplicar el valor real. A esto se sumaron las llamadas “prestaciones fantasma”, con consultas y estudios que nunca se realizaron y que, en algunos casos, representaban hasta el 50% de las órdenes sin respaldo clínico.
Las irregularidades también incluyeron el cobro a jubilados por lentes que debían ser gratuitos, e incluso la oferta de productos fuera de cobertura a precios elevados, con casos donde los afiliados llegaron a pagar sumas millonarias por prestaciones incluidas en el sistema.
El informe detectó situaciones concretas en varias provincias. En Santiago del Estero se registraron más de 600 casos de sobrefacturación con vínculos familiares entre profesionales y ópticas, mientras que en Entre Ríos se hallaron recetas sin datos técnicos básicos y facturación sin sustento médico.
El esquema forma parte de una investigación más amplia que ya derivó en al menos seis causas judiciales. Uno de los expedientes más avanzados se tramita en Rafaela, donde se solicitó el juicio oral para un médico y una farmacéutica acusados de emitir cientos de recetas falsas, detectadas a partir del rastreo de direcciones IP.
Entre los hallazgos más llamativos, los auditores detectaron volúmenes de atención imposibles, como profesionales que registraban cientos de consultas en un solo día, superando ampliamente cualquier capacidad real de atención.
Desde el organismo, conducido por Esteban Leguízamo, señalaron que el objetivo es “sanear el sistema” y evitar abusos, en un contexto donde al inicio de la gestión se había detectado un fuerte déficit. En paralelo, se implementaron controles más estrictos y monitoreos permanentes para garantizar que las prestaciones lleguen efectivamente a los afiliados.
El caso abre un nuevo frente de conflicto en el sistema de salud y pone bajo la lupa el funcionamiento de prestadores y mecanismos de control en uno de los organismos más sensibles del país.































Comentarios de las entradas (0)